Врожденный дефект наружной оболочки глаза, проявляющийся в виде конической формы роговицы, нарушает функцию зрения. Кератоконус относится к генетическому варианту патологии, что подтверждается появлением болезни у молодых людей, двусторонним процессом и синхронным возникновением заболевания у близнецов. Оптимальный вид терапии – хирургическое лечение, позволяющее восстановить внешнюю форму роговицы и обеспечить сохранение хорошего зрения.
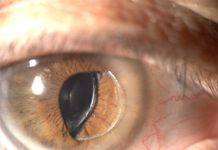
Коническая роговица

Изменение формы наружной капсулы глаза происходит за счет истончения переднего отдела: врожденная слабость и недоразвитие ткани в центральной части роговицы на фоне давления жидкости в передней камере создает условия для выпячивания глаза кпереди. Патологический процесс возникает рано – у ребенка или подростка в 10-17 лет появляются первые типичные симптомы, на которые родителям надо своевременно реагировать. Вершина сформировавшейся конической роговицы, направленная вниз или вверх, не соответствует оси зрения, что приводит к выраженному астигматизму. Двусторонний прогрессирующий кератоконус без лечения может стать причиной утраты зрения.
Причины
Заболевание генетически обусловлено. Дегенеративные анатомические изменения в передней части глаза возникают:
- при наличии семейной предрасположенности;
- в подростковом возрасте, когда начинаются быстрые процессы роста и развития глазных камер;
- с двух сторон в обоих глазах, но не обязательно одновременно;
- у близнецов при обязательной синхронности патологических изменений в глазах.
К способствующим факторам относятся:
- травматические повреждения;
- воспалительные и дистрофические болезни роговицы;
- неправильное ношение контактных линз;
- длительное действие ультрафиолетовых лучей.
Кератоконус – это медленно прогрессирующее заболевание, когда формирующаяся слабость наружной капсулы длительное время никак не проявляется. Важный прогностический фактор – раннее обнаружение болезни: оптимально выявить изменения зрения у подростка на первых стадиях, когда вероятность полного излечения и предотвращения осложнений наиболее высока.
Классификация заболевания
Коническую роговицу можно условно разделить на 2 формы – хронический и острый процесс, но внезапное начало заболевания – это всегда не выявленная вовремя и медленно прогрессирующая дегенерация прозрачной части наружной оболочки глаза. При первом обследовании обязательно определяется стадия болезни:
- Минимальные внешние изменения (центральное расположение точечного конуса);
- Умеренное помутнение с формированием овальной формы выпячивания, которое смещается в нижнюю часть зрачка;
- Тонкая и мутная роговица с шаровидным конусом;
- Тотальное помутнение переднего отдела глаза.
Большое значение для прогноза имеет степень тяжести патологии, определяемая по степени кривизны и оптической силе глаза:
- умеренная (до 48 диоптрии);
- средняя (45-54)
- выраженная (более 54 диоптрии).

Дефект формы роговичной оболочки на начальных этапах заболевания проявляется симптомами, характерными для разных глазных болезней, поэтому важно при любых нарушениях сразу обращаться к специалисту.
Типичные симптомы
Родителям подростка надо обращать внимание на следующие признаки:
- прогрессирующее ослабление остроты зрения (миопия);
- значительное ухудшение сумеречного и ночного зрения;
- ощущение постоянной усталости глаз;
- возникновение неправильного астигматизма с невозможностью подобрать коррекционные очки;
- боль и слезотечение при ярком свете.
Формирование конической роговицы изменяет процесс светопроведения и светопреломления: прогрессирующую миопию и астигматизм крайне сложно остановить. Не помогают ни очки, ни специальные коррекционные линзы. С течением времени возникают следующие симптомы:
- множественность видимых предметов (удвоение);
- размытость изображений;
- постоянная боль в глазах.
Крайний и наиболее неблагоприятный вариант болезни – острый кератоконус, когда на фоне истончения корнеальных слоев возникают трещины и мелкие перфорации в области десцеметовой оболочки. Внутриглазная жидкость пропитывает все слои роговицы, что становится причиной частичного или полного помутнения зрачка.
Объем диагностики
При первичном визите к офтальмологу опытный специалист, кроме жалоб, обязательно поинтересуется семейными заболеваниями глаз. На этапе проведения стандартных офтальмологических исследований врач оценит состояние органа зрения с помощью следующих исследований:
- внешний осмотр;
- оценка остроты зрения;
- офтальмометрия;
- рефрактометрия;
- скиаскопия;
- пахиметрия.
Для подтверждения диагноза врач назначит дополнительное обследование с обязательным проведением следующих процедур:
- ультразвуковое сканирование;
- оптическая томография;
- цифровая кератотопография.
К наиболее сложным вариантам диагностики относится выявление ранних стадий дегенерации переднего отдела наружной капсулы глаза. При наличии семейной предрасположенности необходимо максимально рано выполнять лазерную сканирующую конфокальную микроскопию, с помощью которой можно провести послойную диагностику роговицы.
Лечебные мероприятия

Тактика терапии для каждого человека с конической роговицей подбирается индивидуально с обязательным учетом следующих факторов:
- возраст;
- стадия заболевания;
- степень тяжести;
- риск возникновения острого состояния.
На первых этапах формирования кератоконуса лечение предполагает консервативные методики – ношение очков или жестких контактных линз, использование глазных капель для улучшения питания наружной капсулы глаза. Этого вполне хватает для стабилизации остроты зрения, сохранения комфорта повседневной жизни и профилактики осложнений. Обязательным является регулярное обследование у офтальмолога. При прогрессировании патологии и ухудшении состояния может потребоваться хирургическое лечение. Используются следующие методики:
- Кросслинкинг.
- Имплантация кольцевых сегментов.
- Кератопластика.
В каждом конкретном случае врач подбирает методику хирургического вмешательства индивидуально.
Кросслинкинг
Достоинством метода является минимальная травматичность операции и длительный лечебный эффект. Основными этапами вмешательства являются:
- местное обезболивание;
- хирургическое удаление поверхностного неороговевающего слоя;
- насыщение роговицы раствором витамина B2;
- ультрафиолетовое облучение глаза.
Суть методики – укрепление коллагенового каркаса переднего отдела наружной оболочки, позволяющее предотвратить прогрессирование болезни на период до 10 лет.
Кольцевой имплант
Введение специальных кольцевых сегментов в средний слой роговицы (интрастромальное введение) позволяет стабилизировать переднюю часть глаза, что становится эффективной профилактикой формирования тяжелых форм заболевания. Несомненными достоинствами методики являются:
- безболезненность;
- техническая простота операции;
- отсутствие длительной реабилитации;
- обратимость (можно несколько раз вводить и удалять импланты).
Как и в случае с кросслинкингом, интрастромальная имплантация кольцевых сегментов не избавит от заболевания: метод поможет остановить прогрессирование патологии и снизит риск опасных осложнений.
Кератопластика

Радикальный вариант терапии – замена роговичной части наружной оболочки глаза. Возможны 2 варианта операции:
- послойная кератопластика;
- сквозной метод.
В первом случае врач выполнит частичное удаление роговицы с пластикой донорскими тканями. По показаниям проводится полная замена истонченных, мутных и растянутых роговичных тканей.
Риск осложнений
При отсутствии эффективной терапии могут возникнуть следующие опасные осложнения:
- острый кератоконус;
- перфорация роговицы;
- тотальное помутнение глаз с утратой зрения.
Врожденный характер заболевания и медленное прогрессирование патологии позволяют достаточно рано обнаружить коническую роговицу. Проведение полного объема диагностики позволит выбрать оптимальный и эффективный метод лечения, который избавить человека от риска потери зрения.